Alergia ao leite: sintomas, diagnóstico e tratamento

Entre todos os tipos de alergias alimentares, a reação alérgica ao leite e produtos lácteos ocupa um dos principais lugares. E não só as crianças estão sujeitas a isso, mas também os adultos. Neste artigo, vamos falar sobre por que e como essa forma de reação corporal inadequada ao produto parece ser útil e necessária, bem como como tratar e prevenir alergias ao leite.
Causas
Uma reação alérgica ao leite é uma percepção inadequada da proteína do leite pelo sistema imunológico de uma pessoa em particular. Em outras palavras, a proteína do leite é percebida como estranha, a imunidade ativa todos os meios e forças disponíveis para neutralizar a ação da proteína da vaca, que é acompanhada por um certo conjunto de manifestações sintomáticas em uma criança ou um adulto.
Na maioria das vezes, esta forma de reação alérgica ocorre em crianças, e é de até três anos. As estatísticas existentes mostram que a cada 12 habitantes do planeta, quando criança, sofre desta forma de alergia. Gradualmente, a reação alérgica a produtos lácteos "supera" e a maioria deles desaparece com a idade. Mas há 3% das pessoas que, mesmo na idade adulta, continuam a evitar o leite porque seu corpo o percebe como um produto hostil.
O leite é considerado um dos produtos mais úteis pelas pessoas, mas alergistas experientes o consideram muito cauteloso, sabendo que o leite contém cerca de 25 antígenos, cada um dos quais pode levar a um "motim" de imunidade e sensibilização geral do corpo humano.
Surpreendentes resultados mostraram e os mais recentes estudos globais sobre esta forma de reação alérgica. E eles mostraram que até mesmo uma criança pode sofrer de alergia à proteína do leite, com antígenos no leite materno agindo como um alérgeno. Anteriormente, isso era considerado completamente impossível.
A principal razão para essa alergia é a resposta imune a um ou mais antígenos no produto. O corpo humano no curso da vida nunca encontra leite. A exceção é o processo de lactação em mulheres após o parto, mas alergias em uma mãe que amamenta para o próprio leite ainda não foram reveladas no mundo. O sistema imunológico de uma mãe que amamenta não define a proteína do leite como estranha, não a rejeita, já que durante sua produção ela se torna parte integrante do corpo da mulher.
Todos os outros que não pertencem ao número de mães que amamentam não têm leite no corpo. Portanto, o produto preso no estômago naturalmente se decompõe em suas partes constituintes. As proteínas, neste caso, podem ser percebidas pelo sistema imunológico como estranhas. A imunidade começa a produzir anticorpos para eles. Anticorpos, acumulando, levam à sensibilização, penetrando na corrente sanguínea. Quando re-encontro com a imunidade alérgeno ativa imediatamente o já familiar para ele o sistema de proteção.
É um erro acreditar que apenas o leite de vaca pode causar alergias. Há também casos registrados de alergia ao leite de cabra e a égua e camelo. Mas é uma vaca que é chamada por especialistas a mais alergênica devido ao maior número de potenciais antígenos na composição.
Sintomas e diagnóstico
As manifestações da alergia ao leite são diferentes, mas em geral, tanto em adultos como em crianças, o quadro clínico é semelhante. A gravidade dos sintomas depende diretamente de quanto do alérgeno entrou no corpo, quão alto o organismo específico é sensível à proteína da vaca ou de outro leite, qual é o estado geral da imunidade.
Na maioria das vezes, esta forma de reação alérgica é manifestada por anormalidades no trato gastrointestinal, ou seja, dores abdominais (no abdômen), náuseas e vômitos, diarréia. Em segundo lugar - manifestações cutâneas.Isto é seguido por distúrbios respiratórios e distúrbios autonômicos.
Dor abdominal
A dor abdominal é mais comum em crianças do que em adultos. Em crianças menores de 1 ano e no recém-nascido, ela tem o caráter de um difuso, sem localização clara da dor. Como a criança é muito pequena e não pode mostrar exatamente onde dói, os sinais ficarão embaçados: chore, chore, empurre as pernas para o estômago, abandone o peito, perturbe o sono.
Neste contexto, muitas mães confundem os primeiros sinais de alergia ao leite com cólica infantil normal.
A partir dos 2 anos, a dor torna-se mais localizada, na maioria das vezes tem um caráter ondulatório e é definida na área ao redor do umbigo. A criança já pode mostrar onde e o que o incomoda. Mas, novamente, as mães não costumam associar essas queixas a alergias alimentares e, portanto, há um alto risco de que a reação se torne crônica, e isso é preocupante com o desenvolvimento de pancreatite, colecistite e doença celíaca secundária.
Nos adultos, a dor abdominal é geralmente leve, inconspícua e, na maioria das vezes, tudo se limita a uma leve dor no estômago. Excesso acumulado no corpo de um adulto histamina aumenta a acidez do estômago e, portanto, há manifestações gástricas desagradáveis. As pessoas que têm sido alérgicas ao leite há anos, muitas vezes se queixam de azia.
Vômito e diarréia
Na infância, o vômito é frequentemente o primeiro sintoma de uma resposta inadequada do corpo à mãe ou a outro leite. Desenvolve-se, em regra, dentro de alguns minutos depois de consumir o deleite de leite. Quanto mais o bebê bebe o leite, mais e mais vômitos podem ser, porque com uma grande quantidade de área consumida, a irritação da mucosa gástrica é maior. Nos adultos, o sintoma de vômito é muito raro.
Uma história completamente diferente com diarréia. A diarréia é uma reação comum de um organismo adulto aos alimentos lácteos na presença de intolerância. Mas a desordem das fezes na idade adulta não dura mais do que um dia, enquanto nas crianças a diarréia é mais grave e prolongada.
O bebê pode andar líquido até 5-9 vezes ao dia, as fezes parecem não uniformes, com pedaços de comida não digerida. Na maioria das vezes, a diarreia pára após 2-3 dias (tempo para a remoção completa do leite). Em bebês, esse sintoma é mais pronunciado e freqüentemente combinado com manifestações de colite. As fezes tornam-se não apenas líquidas, mas também quase brancas, com fragmentos mucosos presentes nela. Irritação severa da pele pode ocorrer ao redor do ânus.
Se você não ajudar com evacuações freqüentes, depois de um dia a criança pode começar a sofrer de desidratação.
Erupção cutânea, comichão, inchaço
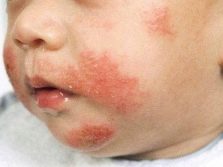
Erupção alérgica com alergia ao leite tem a natureza da urticária. A erupção é observada principalmente na pele do abdômen, costas, virilha e cotovelos. Bolhas individuais não excedem 2 centímetros de diâmetro, as erupções tendem a se fundir e formar grandes grupos. As bolhas contêm líquido seroso. A erupção em si tem uma cor rosa pálido.
Nas crianças, erupções freqüentemente aparecem ao redor da boca, porque a delicada pele nesta área é a primeira a entrar em contato com o alérgeno. Tais erupções periorais não são propensas à fusão, existem elementos separados.
A urticária é muitas vezes acompanhada de comichão de vários graus de intensidade. O prurido está associado ao efeito da histamina nas terminações nervosas. Quanto maior a dose do alérgeno, mais forte o efeito sobre os receptores e, portanto, a coceira será mais forte.
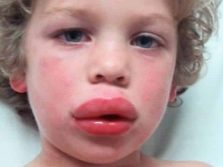
Em casos graves, a alergia à proteína do leite é manifestada pelo angioedema, que é chamado de angioedema. Pode ser fatal e, portanto, requer atendimento médico imediato de emergência. Desenvolve-se rapidamente - orelhas, lábios, pálpebras, bochechas incham. O edema se estende ao sistema respiratório, em particular, às cordas vocais. Se você não ajudar, a glote pode fechar completamente e a pessoa não poderá respirar.
O tecido edematoso é muito quente ao toque e o angioedema sempre aumenta de cima para baixo. Ajuda a distingui-lo de outros tipos de edema alérgico.
Distúrbios respiratórios
Há quase a mesma frequência em adultos e crianças. Em primeiro lugar, a congestão nasal pode se manifestar - rinite alérgica ou rinossinusite. Normalmente desenvolve-se dentro de 10-15 minutos depois do contato com o alergênio. Nos adultos, esse tempo pode ser aumentado para várias horas.
A dispneia ocorre com pouca frequência e, principalmente, apenas com uma reação alérgica rápida.
Se o leite estiver bêbado, e depois de um tempo há uma sensação de falta de ar, rouquidão, falta de ar, é importante chamar uma ambulância o mais rápido possível para evitar o desenvolvimento de angioedema.
Alergias na forma de tosse nem sempre têm que causar sérias preocupações, e todo mundo sabe disso. Mas no caso das alergias alimentares ao leite, tudo é diferente. Se surgisse uma tosse, o edema dos órgãos respiratórios começava. É importante, como no caso da dispneia, procurar urgentemente atendimento médico de emergência. É importante lembrar que uma tosse seca e frequente é especialmente perigosa, especialmente em combinação com a rouquidão.
Distúrbios vegetativos
Não são manifestações de alergia, mas são um indicador dos mecanismos compensatórios do corpo, que tentam por todos os meios "restaurar a ordem" no sistema perturbado por alergias.
Esses distúrbios incluem taquicardia, respiração rápida (não confundir com falta de ar!), Tontura, perda de consciência. Tais sintomas podem ocorrer com uma queda na pressão arterial, com uma forte sensibilização.
Os sintomas podem ser combinados em qualquer ordem e podem estar presentes separadamente. Mas mesmo com a aparência de um deles, faz sentido ser examinado para se certificar de que o que está acontecendo é apenas uma alergia, e não uma manifestação de uma patologia diferente. Além disso, uma reação alérgica ao leite é completamente tratável.
No caso de uma criança, primeiro você precisa entrar em contato com um pediatra, que pode então encaminhar o paciente para um alergista. É melhor para os adultos marcar uma consulta com um alergista imediatamente - é esse especialista que sabe tudo sobre o diagnóstico e tratamento da alergia ao leite.
O diagnóstico primário inclui uma pesquisa e um exame visual externo. Métodos laboratoriais também são necessários. Estes incluem exames gerais de sangue e urina, análises bioquímicas de sangue, imunograma e testes de triagem.
Se uma pessoa tem alergia ao leite, geralmente no teste geral de sangue é detectada uma quantidade aumentada de leucócitos, os eosinófilos são detectados, a VHS aumenta. Na urina podem aparecer cilindros contendo eosinófilos. A análise bioquímica do sangue é projetada para detectar um aumento de imunocomplexos no sangue.
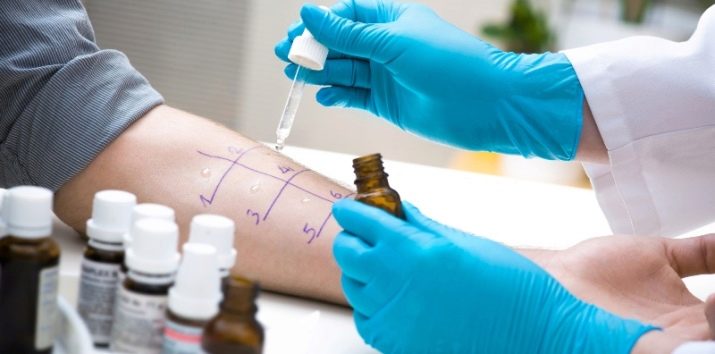
Como parte do teste de escarificação, o paciente fará vários arranhões na pele. Eles soltam um alérgeno estimado (neste caso, soro de leite com proteínas, gorduras, carboidratos da composição do leite). O antígeno "culpado" daqui a pouco causará a vermelhidão em volta do risco, o resto não contribuirá ao processo inflamatório.
Como isso está se desenvolvendo?
O aparecimento de uma reação inadequada ao leite geralmente ocorre em três estágios, como com qualquer outra alergia alimentar e não alimentar:
- estágio imune;
- bioquico;
- manifestações sintomáticas.
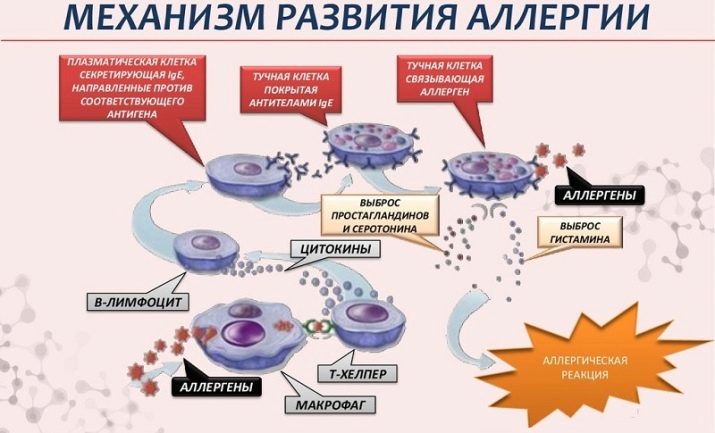
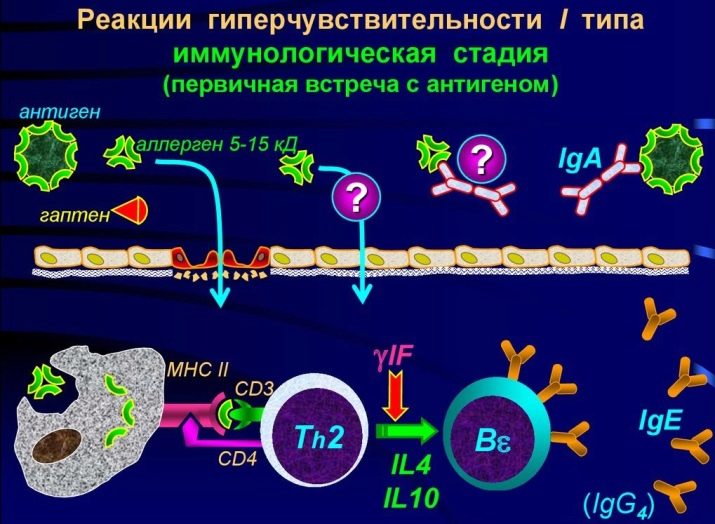
Logo no início depois de tomar o produto no corpo, ocorre o “encontro significativo” das células alérgenas e imunológicas. Este é o primeiro estágio imune. Sensibilização ocorre. Mecanismos de barreira de uma pessoa saudável (pele, saliva, suco gástrico e outros) são bastante capazes de lidar com a maioria dos antígenos no leite, evitando qualquer alergia. Mas se um dos mecanismos repentinamente por algum motivo enfraquecer ou for quebrado, grandes moléculas de leite entram na corrente sanguínea. Lá eles encontram as células do complexo imune.Eles não "permanecem em cerimônias" por muito tempo e simplesmente destroem moléculas estranhas, quebrando-as de fato nas menores partes constituintes.
A célula defensora após o massacre expõe as partículas do antígeno destruído à sua própria superfície, notificando assim o resto do que exatamente o “convidado não convidado” que ela conheceu. Informações sobre isso rapidamente se espalham pelo corpo. As células imunes formam um novo "esquadrão", cujo objetivo é repelir o ataque de antígenos lácteos, se de repente eles descerem mais uma vez.
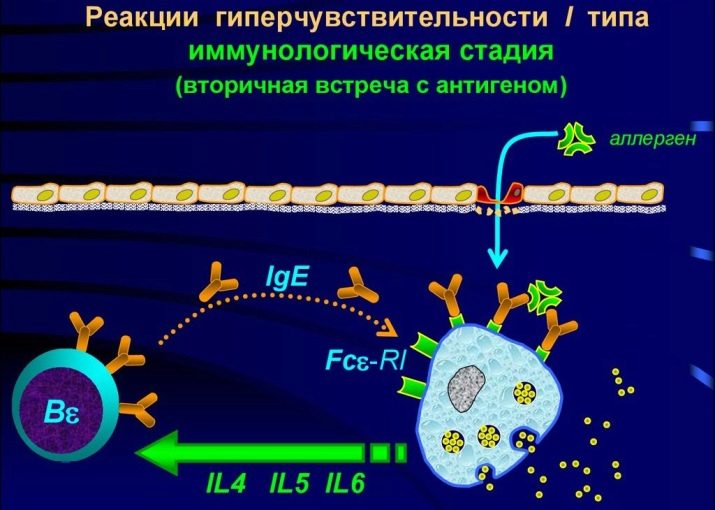
Uma violenta reação imunológica, portanto, não se manifesta no início, mas em contato repetido, quando toda uma população de células de “propósito especial” entra na luta contra o alérgeno.
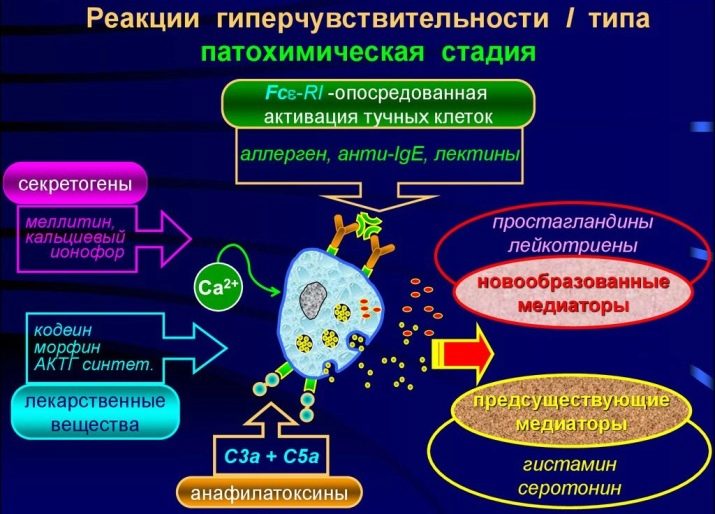
Aqui começa o segundo estágio - bioquímico. Quando um alérgeno é destruído, certas substâncias entram no corpo, são elas que causam os sintomas da alergia. Esta é uma histamina familiar, assim como a serotonina e a bradicinina. Eles são chamados de mediadores de alergia. Outros mediadores são gradualmente conectados a eles, por exemplo, neurotransmissores.
A partir deste momento, o estágio dos sintomas clínicos começa. Esta é uma resposta aos mediadores.
Fatores de Desenvolvimento
A reação inadequada ao leite ocorre não apenas em crianças. Principalmente, também pode ocorrer em um adulto, mesmo que anteriormente ele não fosse alérgico e bebesse leite perfeitamente sem consequências para sua própria saúde.
Uma reação inadequada do corpo ao leite é inata e adquirida. A forma adquirida é dividida em cedo (em bebês) e tardia (surgindo após um ano de idade).
Na maioria das vezes, os fatores provocantes são:
- predisposição geneticamente herdada;
- nutrição inadequada da gestante durante o período de carregamento do bebê (presença na dieta de alimentos com alto grau de alergenicidade);
- consumo excessivo de leite no período de gestação;
- um grande número de medicamentos que uma mulher toma durante a gravidez;
- estados patológicos de imunidade;
- sensibilidade humana inata excessiva aos mediadores inflamatórios;
- vários distúrbios metabólicos.
A falta de enzimas que digerem a proteína do leite é peculiar não apenas aos indivíduos, mas também a nações inteiras. Assim, entre as tribos siberianas do norte, há uma quase universal alergia ao leite. Reações inadequadas semelhantes ao produto também são demonstradas pela maioria dos representantes de algumas tribos africanas.
Produtos altamente alergênicos que não são recomendados durante a gravidez devem incluir soja, ovos, leite em grandes quantidades, amendoim, frutas cítricas, morangos, avelãs e alguns frutos do mar, principalmente crustáceos. Uma criança com sangue materno recebe não só vitaminas e oxigénio, mas também células imunitárias e, por conseguinte, o consumo excessivo dos produtos acima referidos conduz frequentemente a uma tolerância imunitária debilitada no feto.
Fatores de risco para o desenvolvimento de alergias em crianças menores de um ano de idade são uma violação das regras de uma dieta hipoalergênica durante a lactação por uma mãe que amamenta. Percebeu-se que a criança pode se tornar alérgica devido ao aleitamento materno tardio, bem como se a mãe recusa a amamentação em favor de fórmulas lácteas adaptadas.
Após um ano de idade e em adultos, esta forma de reação alérgica geralmente se desenvolve principalmente (isto é, pela primeira vez) devido a:
- doenças do trato digestivo;
- doenças do fígado;
- a presença de parasitas e infestações por vermes no intestino;
- receber imunoestimulantes;
- situação ecológica desfavorável na área em que a pessoa vive;
- excesso de vitaminas no corpo.
Neste caso, a posição de liderança - em doenças do trato gastrointestinal, porque é a primeira barreira ao leite.
Tratamento
Como já mencionado, essa forma de resposta imunológica inadequada é considerada curável. Mas para isso você precisa trabalhar em seu próprio estilo de vida, eliminando completamente o produto especificado da dieta.Existe uma alta probabilidade de que uma alergia infantil passe com o tempo, a criança irá “crescer” dela. Fora do contato com o alérgeno, os cursos de tratamento para profilaxia devem ser realizados. Quantas vezes por ano, determina o médico.
Na fase aguda (se a alergia já começou e os sintomas estão presentes), a pessoa precisa necessariamente de tratamento sintomático e uma dieta hipoalergênica. Recomendações clínicas neste caso podem ser diferentes, assim como a escolha do medicamento. Tudo depende da idade do paciente e dos sintomas específicos.
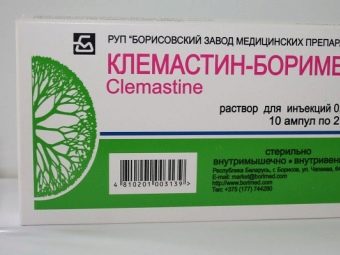
Mais comumente, os anti-histamínicos são usados para tratar adultos e crianças: Loratadin, Fenistil (gel), Suprastin, Clemastin. Essas drogas ajudam a lidar com um grande grupo de sintomas. Em alguns casos, os corticosteróides sistêmicos, Dexametasona, são indicados.
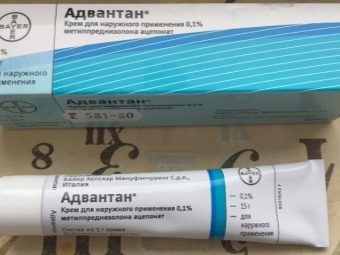
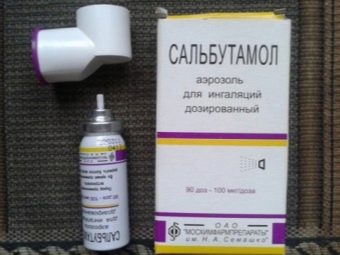
Erupção cutânea e inchaço na pele vão bem com o uso de preparações corticosteróides locais, por exemplo, Advantana. A rinite alérgica, por vezes, requer o uso de gotas nasais de xilometazolina. Quando as reações do sistema respiratório fornecer primeiros socorros e, em seguida, prescrito "Salbutamol" ou "Eufillin".
Se houver distúrbios do trato gastrintestinal, recomenda-se remédios sintomáticos - “Loperamida” para diarréia, preparações enzimáticas para náusea e dor de estômago, “Zeercal” para vômito.
O medicamento específico deve ser prescrito pelo médico, o auto-tratamento é absolutamente inaceitável!
No início do século passado, alergias foram tentadas a serem tratadas de acordo com o método “semelhante ao semelhante” - soluções concentradas do alérgeno foram injetadas por via intravenosa. Mas o método foi considerado muito perigoso para os pacientes devido aos frequentes casos de choque anafilático. Dele hoje recusou. Mas há outro método que é usado com sucesso hoje. É chamado o método freqüentemente. Quando é alérgico, ele recebe regularmente uma solução com um teor de alérgenos, mas em uma pequena dose, o que lhe permite fracamente provocar imunidade. Gradualmente, a dose aumenta. E assim por diante, até que uma pessoa possa levar um produto puro sem problemas.
O tratamento das alergias dessa maneira depende do paciente. Na verdade, o produto não é considerado vital e é perfeitamente possível passar sem ele na vida cotidiana.
Prevenção
A melhor prevenção de recaída é a falta de alimentos lácteos na dieta. Se estamos falando de uma criança, depois de consultar um pediatra, você deve escolher uma fórmula infantil sem lactose hipoalergênica.
Quanto à profilaxia geral no sentido de evitar alergias, mesmo em sua forma primária, uma gestante deve cuidar disso durante o período de carregar seu bebê.
Para que a criança não tenha um risco aumentado de reação negativa aos produtos lácteos, você ainda deve organizar sua própria comida da maneira correta durante a gravidez.
O leite de consumo recomenda-se à futura mãe não mais do que duas vezes por semana em um copo. Cálcio, para o qual grávida e absorver produtos lácteos, pode ser obtido a partir de outros produtos, por exemplo, a partir de ervas e peixes frescos. Em casos extremos, existem suplementos de cálcio que o médico pode aconselhar se houver uma escassez desse elemento.
Comer uma mulher grávida deve ser hipoalergênico, você não pode comer frutas cítricas, fast food, alimentos enlatados, alimentos com corantes alimentares e estabilizadores de sabor. Se você realmente quer leite, pode beber laticínios - eles são menos propensos a causar consequências negativas.
Alimente a isca recém-nascida deve ser adaptada às características individuais da criança. Se todos forem aconselhados a introduzir alimentos complementares durante seis meses, então não é um facto que este bebé em particular precise deste suplemento nesta idade específica. Se os parentes do bebê tiverem reações alérgicas (seja qual for), então é melhor esperar um pouco com os suplementos.
É importante monitorar a saúde do bebê, não deixar suas queixas sem atenção, principalmente com queixas de dor no estômago, abdômen e distúrbios freqüentes da cadeira.
1-2 vezes por ano você deve levar o bebê para a clínica e fazer testes para a possível presença de invasões helmínticas.
Desde o primeiro minuto de vida neste mundo, a criança deve estar ligada ao seio o mais rapidamente possível. O colostro permite que você efetivamente "ajuste" não só a digestão, mas também a imunidade do bebê recém-nascido.
Uma mulher precisa construir sua própria comida corretamente, não apenas durante a gravidez, mas também durante a lactação e a amamentação. Se não houver leite materno, você deve considerar cuidadosamente a escolha da fórmula de leite artificial. Esta é uma questão que está dentro da competência do médico pediatra.
Infelizmente, uma família específica não pode influenciar a ecologia da região de residência. Mas a mãe pode bastante excluir a recepção incontrolada de medicina pela criança na idade de crianças. A regra aqui é uma - qualquer pílula só pode ser dada com permissão e por recomendação de um médico. Isto é especialmente verdadeiro para antibióticos e imunoestimulantes que ativam o sistema imunológico. São essas drogas em nosso país que as mães adoram dar às crianças com resfriados completamente incontrolavelmente, seguindo as chamadas dos comerciais.
Alergistas enfatizam que Para a prevenção de uma reação imune negativa, o estado psicológico é de grande importância. Sob estresse, os mecanismos de proteção de barreira são reduzidos, o que por si só pode ser a causa raiz do desenvolvimento de uma alergia.
A história de um especialista sobre alergia ao leite e intolerância à lactose, veja no vídeo abaixo.